VI. Población pediátrica
¿Cuál es el tratamiento recomendado para el síndrome inflamatorio multisistémico temporalmente asociado a la infección por SARSCoV-2/COVID-19 (SIMS-TAC)?
Recomendaciones
- Se recomienda conformar un equipo interdisciplinario para el manejo de estos pacientes según disponibilidad de especialistas en cada institución, que incluya a pediatría, infectología pediátrica, reumatología pediátrica, cardiología pediátrica, hematología pediátrica, cuidados intensivos pediátricos.
Fuerte a favor
- Se recomienda descartar otra causa microbiana evidente de inflamación, incluida la septicemia bacteriana y los síndromes de choque tóxico estafilocócico y estreptocócico.
Fuerte a favor
Punto de buena práctica clínica:
- Se aconseja orientar el manejo de acuerdo con el fenotipo de presentación clínica basado en la clasificación de los CDC de Estados Unidos así: Clase 1 (Compromiso grave multisistémico), Clase 2 (Compromiso principalmente respiratorio, concomitante con infección por SARS-CoV-2/COVID-19 aguda) y Clase 3 (Similar a enfermedad de Kawasaki).
Recomendación
Inmunoglobulina G Intravenosa (IgGIV).
- Se recomienda el uso de Inmunoglobulina G intravenosa (IgGIV) a dosis de 2 g/kg (dosis máxima de 140 g) a todos los pacientes que cumplan criterios diagnósticos de SIMS-TAC.
Fuerte a favor
- Se sugiere individualizar el uso de IgGIV en aquellos pacientes con signos mínimos de inflamación y ausencia de afectación cardiaca o choque.
Débil a favor
- Se recomienda aplicar una segunda dosis de IgGIV a dosis de 2 g/kg en caso de no respuesta a las 36 horas de finalizada la primera dosis. Se considera como no respuesta a la IgGIV la persistencia de fiebre o evolución tórpida (choque o compromiso multisistémico), sumado a elevación progresiva o sostenida de parámetros inflamatorios considerando la ferritina, proteína C reactiva, procalcitonina y/o interleucina-6.
Fuerte a favor
Puntos de buena práctica clínica:
- La dosis de IgGIV es de 2 g/kg en infusión continua de mínimo 12 horas. En casos de sobrecarga hídrica se sugiere administrar dicha dosis en infusión durante 48 horas.
- Difiera el uso de vacunas que contengan sarampión o varicela durante 11 meses posterior a la administración de IgGIV.
Recomendación
Esteroide sistémico
Se recomienda el uso de esteroide sistémico en las siguientes situaciones:
- Falta de respuesta a la primera dosis de IgGIV: Esteroide a dosis baja, prednisolona por vía oral a máximo 1 mg/kg/ día o su equivalente intravenoso, metilprednisolona 1-2 mg/kg/día dividido en dosis cada 8 horas, si hay intolerancia a la vía oral, durante 3 a 5 días.
- Falta de respuesta a la segunda dosis de IgGIV: Pulso de metilprednisolona a una dosis de 30 mg/kg/día dividido en dosis cada 8 horas (dosis máxima diaria: 1 gramo) por 3 días y luego continuar prednisolona oral (1-2 mg/kg/ día) disminuyendo progresivamente la dosis en el lapso de 2 a 3 semanas o hasta la normalización de los marcadores inflamatorios.
- Cuadro de choque: Pulso de metilprednisolona a una dosis de 30 mg/kg/día dividido en dosis cada 8 horas (dosis máxima diaria: 1 gramo) por 3 días y luego continuar prednisolona oral (1-2 mg/kg/día) disminuyendo progresivamente la dosis en el lapso de 2 a 3 semanas o hasta la normalización de los marcadores inflamatorios.
Fuerte a favor
Se sugiere el uso de esteroide sistémico en la siguiente situación:
- Enfermedad similar al Kawasaki y alto riesgo de resistencia* a IgGIV: Metilprednisolona a una dosis de 2 mg/ kg/día dividido cada 8 horas hasta que el paciente esté afebril, luego prednisolona oral (1-2 mg/kg/día) hasta normalización de la PCR y descenso gradual hasta suspensión durante 2-3 semanas.
Débil a favor
*Pacientes no japoneses son considerados como de alto riesgo de resistencia a IgGIV si cumplen al menos uno de los siguientes criterios: aneurisma de la arteria coronaria (Z-score > 2,5 – 3) o edad ≤12 meses.
Recomendación
Aspirina
- Se recomienda el uso de aspirina en casos catalogados como clase 3 (similar a enfermedad de Kawasaki) a dosis antiinflamatorias (30–50 mg/Kg/día, dosis máxima 2 g, dividido en 4 dosis) hasta control de la fiebre por más de 48 horas. Posteriormente, disminuir a una dosis antiagregante (3-5 mg/kg/día, dosis máxima 100 mg/día, en dosis única diaria) durante 6 a 8 semanas hasta tener normalización del conteo de plaquetas y evaluación normal confirmada de las arterias coronarias.
Fuerte a favor
- Se sugiere el uso de aspirina en aquellos pacientes que no cumplen criterios de enfermedad similar a Kawasaki, quienes cursen con trombocitosis (conteo plaquetario ≥ 450,000/μL) a dosis antiagregante (3 a 5 mg/kg/día, dosis máxima de 81 mg/día, en dosis única diaria) durante 6 a 8 semanas hasta tener normalización del conteo de plaquetas y evaluación normal confirmada de las arterias coronarias.
Débil a favor
Puntos de buena práctica:
- El uso de aspirina debe ser evitado en pacientes con un conteo plaquetario ≤80,000/μL, sangrado gastrointestinal, alteración de las pruebas de función hepática (hasta 5 veces los valores normales de las transaminasas), asma no controlada, intolerancia a la vía oral e infección por virus de influenza A o B.
- Realice una prueba de detección de influenza previo al uso de aspirina.
- Indique la administración de la vacuna contra la influenza estacional en pacientes en quien se prevé uso crónico de ASA.
Recomendación
Anticoagulación
- Se sugiere individualizar el uso de anticoagulación profiláctica con heparina de bajo peso molecular si el nivel de dímero D está ≥5 veces el límite superior normal y si se documenta la presencia de al menos un factor de riesgo de enfermedad tromboembólica o ante el hallazgo de aneurisma de la arteria coronaria (z-score de 2.5–10).
Débil a favor
- Se sugiere considerar el uso prolongado de heparina de bajo peso molecular a dosis profiláctica en pacientes con niveles de dímero D marcadamente elevados al momento del egreso hospitalario y que presenten factores de riesgo para enfermedad tromboembólica hasta la resolución del factor de riesgo o 30 días post-egreso.
Débil a favor
- Se recomienda el uso de anticoagulación a una dosis terapéutica durante la hospitalización si hay trombosis documentada. Además, mantener al menos por 3 meses dependiendo de la resolución de trombosis y los factores de riesgo.
Fuerte a favor
- Se sugiere el uso de anticoagulación a una dosis terapéutica en forma indefinida en caso de aneurisma gigante de arteria coronaria con z-score>10 o durante al menos 2 semanas luego del egreso hospitalario frente a una fracción de eyección <35% según la evolución ambulatoria.
Débil a favor
Puntos de buena práctica:
Se consideran como factores de riesgo para enfermedad tromboembólica las siguientes condiciones:
- Catéter venoso central.
- Ventilación mecánica.
- Estancia prolongada (> 3 días).
- Inmovilidad completa según escala utilizada en cada institución.
- Obesidad.
- Malignidad activa, síndrome nefrótico, exacerbación de fibrosis quística, crisis vaso-oclusiva por enfermedad de células falciformes, recaída de enfermedad inflamatoria de base (lupus, artritis idiopática juvenil, enfermedad inflamatoria intestinal).
- Enfermedad cardiaca congénita o adquirida con estasis sanguíneo o retorno venoso alterado.
- Historia previa de eventos trombóticos venosos (ETV).
- Antecedente de ETV en familiar de primer grado antes de los 40 años o no provocado.
- Trombofilia conocida (deficiencia de proteína C, S antitrombina III, mutación en el factor V de Leiden o en el Factor II G20210A, anticuerpos antifosfolípidos persistentes).
- Pubertad, post-pubertad o edad > 12 años.
- Uso de anticonceptivos orales que contengan estrógenos.
- Estado post esplenectomía secundaria a hemoglobinopatía.
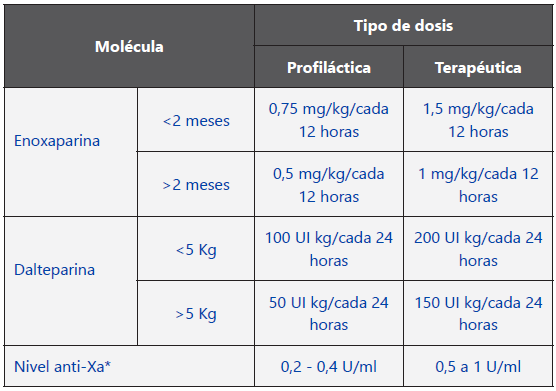
La dosis de heparina de bajo peso molecular (HBPM) debe ser indicada según la molécula y ajustado según la medición de anti-factor Xa si está disponible
Recomendación
Manejo de soporte
- Se recomienda individualizar el uso de vasoactivos, así como de cualquier soporte de oxígeno o ventilación mecánica.
Fuerte a favor
Otros medicamentos inmunomoduladores
- Se recomienda que el uso de otros medicamentos inmunomoduladores como tocilizumab para pacientes refractarios al manejo con dos dosis altas de Inmunoglobulina G intravenosa y pulsos de metilprednisolona debe ser discutido y aprobado por una junta interdisciplinaria citada para tal fin.
Fuerte a favor
Tabla. Dosificación recomendada de heparina de bajo peso molecular (HBPM) en pacientes con Síndrome Inflamatorio Multisistémico Temporalmente asociado a infección por SARS-CoV-2/COVID-19 (SIMS-TAC)